在临床工作中,经常会接到咨询电话,咨询一些关于新生儿溶血的知识。下面和大家科普一下。
一、什么是新生儿溶血?
新生儿溶血(hemolytic disease of newborn, HDN)指由于母婴血型不合而引起的同种免疫型溶血。
主要由ABO和Rh血型系统不合引起,其它血型系统有MN、Kell、Kidd、Lewis等也可引起, 但它们由于抗原性不强或发生率低,极为罕见。ABO血型不合最常见,Rh血型不合较少见。有报道ABO溶血病占新生儿溶血病的85.3%,Rh溶血病占14.6%,MN(少见血型)溶血病占0.1%。

二、临床表现有哪些?
2.Rh溶血病患儿症状较重,除黄疸、贫血外,还有肝脾肿大,水肿,心力衰竭,胆红素脑病(又称核黄疸),严重者甚至死胎,随着三胎政策的开放更应引起我们的重视。
三、病因和发病机制是什么?
由父亲遗传而母亲所不具有的显性胎儿红细胞血型抗原,通过胎盘进入母体,刺激母体产生相应的血型抗体,当不完全抗体(IgG)进入胎儿血循环后,与红细胞的相应抗原结合(致敏红细胞),在单核-吞噬细胞系统内被破坏,引起溶血。若母婴血型不合的胎儿红细胞在分娩时才进入母血,则母亲产生的抗体不使这一胎发病,而可能使下一胎发病。
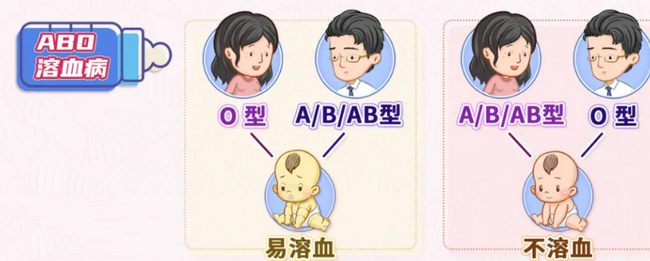
四、ABO血型系统引起的溶血
ABO系统溶血主要为O型血母亲,其子女为A型或者B型血,如母亲AB型或婴儿“O”型,则不发生ABO溶血病。约40%~50%的ABO溶血病发生在第一胎,其原因是:O型母亲在第一胎妊娠前,已受到自然界A或B血型物质(某些植物、寄生虫、伤寒疫苗、破伤风及白喉类毒素等)的刺激,产生抗A或抗B抗体(IgG)。在母子ABO血型不合中,仅1/5发生ABO溶血病,其原因为:①胎儿红细胞抗原性的强弱不同,导致抗体产生量的多少各异;②除红细胞外,A或B抗原存在于许多其他组织,只有少量通过胎盘的抗体与胎儿红细胞结合,其余的被组织或血浆中可溶性的A或B物质吸收。
五、Rh血型系统引起的溶血
1.Rh血型系统常有5种抗原引起,即D、E、C、c、e,其抗原性强弱依次为D>E>C>c>e,故Rh溶血病中以RhD溶血病最常见,其次为RhE,由于e抗原性最弱,故Rhe溶血病罕见。2.人们习惯把红细胞上缺乏D抗原称为Rh阴性,而具有D抗原称为Rh阳性,中国人绝大多数为Rh阳性。但由于母亲Rh阳性(有D抗原),也可缺乏Rh系统其他抗原如E,若胎儿具有该抗原时,也可发生Rh不合溶血病。母亲暴露于Rh血型不合抗原的机会主要有:l分娩或流产时接触Rh血型不合抗原,此机会可高达50%。3.Rh溶血病常发生在第二胎,一般不发生在第一胎,是因为自然界无Rh血型物质,Rh抗体只能由人类红细胞Rh抗原刺激产生。Rh阴性母亲首次妊娠,于妊娠末期或胎盘剥离(包括流产及刮宫)时,Rh阳性的胎儿血进入母血中,约经过8~9周产生IgM抗体(初发免疫反应),此抗体不能通过胎盘,以后虽可产生少量IgG抗体,但胎儿已经娩出。如母亲再次妊娠(与第一胎Rh血型相同),怀孕期可有少量(低致0.1ml)胎儿血进入母体循环,便可产生大量IgG抗体(次发免疫反应),该抗体通过胎盘引起胎儿溶血。4.既往输过Rh阳性血的Rh阴性母亲,其第一胎可发病。极少数Rh阴性母亲虽未接触过Rh阳性血,但其第一胎也发生Rh溶血病,这可能是由于Rh阴性孕妇的母亲(外祖母)为Rh阳性,当时孕期时已使目前的孕妇致敏,导致第一胎也发病。5.Rh血型不合者,概率低,后果较严重,但也不必过于紧张,仅有1/20发病,主要由于母亲对胎儿红细胞Rh抗原的敏感性不同。
六、ABO合并Rh血型系统引起的溶血
当存在ABO血型不符合时,Rh血型不合的溶血常不易发生;其机制可能ABO血型不符所产生的抗体已破坏了进入母体的胎儿红细胞,使Rh抗原不能被母体免疫系统所发现。
七、如何应对和预防新生儿溶血病?
1.新生儿溶血症比较常见,在妊娠过程中,应当注意产前检查,定期检测抗体水平,以预防溶血病的发 生,避免对胎儿和母亲造成不良影响。2.妊娠阶段,应注意多休息,合理膳食,保证充足营养,有利于胎儿的生长发育。3.如有溶血可能的婴儿,及时到医院做溶血排查,早发现早治疗。
如有需要,请联系
新乡医学院第三附属医院
输血科
联系电话:0373-3029817
声明:本文仅作健康科普,不用于任何商业广告目的,如有相关疾病,请及时去正规医疗机构就诊。部分文图来自网络,如有侵权行为,请第一时间联系我们,及时删除。